ナルコレプシー
ナルコレプシーという病気をご存知ですか?
日中の眠気をもたらす病気は睡眠時無呼吸症候群だけではありません。
睡眠時無呼吸症候群が有名になる以前はナルコレプシーという病気が慢性的な過眠症の代表的存在でした。
この病気では強い日中の眠気が起こり、そのため時と場所に関係なく突然居眠りをしてしまう特徴があります。
ここでは、ナルコレプシーの特徴とその代表的な治療法についてご説明します。
ナルコレプシーではどのような症状がおこりますか?
①日中の眠気

この眠気は時に「引きずりこまれるような」と表現されるほど強い場合があり、「睡眠発作」と呼ばれます。
睡眠発作は、食事中・運転中・会話中・仕事中など、通常では考えられないような状況で起こり、「不まじめ」「怠け者」などと誤解されてしまう場合があります。睡眠発作で眠り込んだ後は通常30分以内には目が覚め、非常に爽快感があります。しかし、しばらくするとまた眠気が襲ってきます。
②脱力発作

この症状は現時点ではナルコレプシーの最も重要な症状とされていますが、日中の眠気だけが長期間続き、高齢になって初めて脱力発作を伴うようになる方もまれにいらっしゃいます。
③金縛り

正常でも起こりえますが、ナルコレプシーではその頻度や程度が強く現れやすい特徴があります。
④寝入りばなの幻覚
「入眠時幻覚」といいます。金縛りが起こるのと似たような状況で、非常に生々しく、時には恐ろしい内容の幻覚を見ます。これは、恐らく夢の中の体験が現実の感覚に入り込んでしまうために起こるのだと考えられています。これも、病気のない方でも起こりえます。
⑤その他
ナルコレプシーの患者さんは日中に眠いだけなく、夜の睡眠の質も悪いことが分かっています。
睡眠ポリグラフ検査を行なうと、何度も眼を覚まし、睡眠が分断されているのが分かる場合があります。
また、眠ってしまったことを覚えておらず、自分の行動が後から思い出せない「自動症」という現象が見られる場合もあります。
①~④をナルコレプシーの4大症状といいますが、最も大事な症状は①と②で、この両方がそろっている場合には、ナルコレプシーと診断することができます。
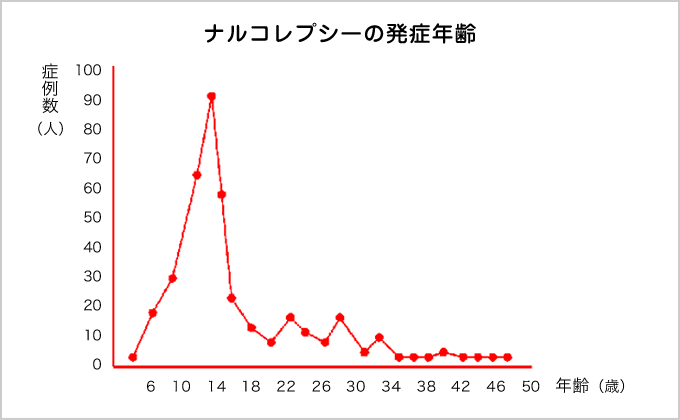
この病気は何歳くらいで発症し、患者さんはどれくらいいるのでしょうか?
ナルコレプシーは通常10代半ばで発症することが多い病気です。日本人の0.16~0.18%がこの病気にかかっていると言われています。男女でかかりやすさに差はありません。
ナルコレプシーの原因はわかっているのでしょうか?
原因は完全には解明されていません。血縁者にナルコレプシーの患者さんがいる場合でも、発症率は1~2%程度であまり高くはありません。一卵性双生児の一方がナルコレプシーであっても、もう一方が発症する割合は1/3に過ぎません。このことから、生まれつきの体質はある程度関係しているようですが、後天的な要素に影響されている部分も大きいと考えられています。
日本人のナルコレプシーでは、白血球の血液型であるHLAがある特定のタイプである確率が非常に高いことが分かっています。しかし、HLAがそのタイプの方の中でナルコレプシーになるのはごく一部でしかなく、HLAのタイプだけでナルコレプシーの診断はできません。
最近の研究で、ナルコレプシーの患者さんでは脳内の視床下部という部分の「オレキシン神経細胞」の機能が著しく低下していることが分かってきました。また、情動性脱力発作を伴うナルコレプシーの患者さんから「腰椎穿刺」という方法で脳脊髄液をとって調べると、オレキシン細胞の作っている物質である「オレキシンA」が大変少なくなっていることも分かっています。しかしナルコレプシーの患者さんでオレキシン神経細胞の機能が低下する原因については、現在も不明です。
ナルコレプシーを診断するためにはどのような検査が必要ですか?
病気の経過や症状によっては、きちんと問診するだけで特別な検査は必要としない場合もあります。
補助検査として、以下のような検査が行なわれることがあります。
①睡眠ポリグラフ検査(PSG):詳細はこちら
頭や耳・胸・足などに電極をつけて眠り、脳波や眼の動き、呼吸の状態などを観察します。
これによって、睡眠の状態を客観的に調べます。また、睡眠時無呼吸症候群などのナルコレプシー以外の病気をお持ちでないかどうかについても調べることができます。まれには、ナルコレプシーと睡眠時無呼吸症候群の両方にかかっている方もおられます。
②睡眠潜時反復テスト(MSLT)
睡眠ポリグラフを行なった日の翌日の日中に、同様の検査を数時間おきに20分行います。
日中の眠気の程度を評価するのに役立ちます。
③HLA(ヒト白血球特異抗原)型検査
赤血球の血液型にABO型があるように、白血球にも血液型があります。日本人のナルコレプシー患者さんでは、HLA型のうち、DR2とDQ1がともにほぼ全例で陽性であることが分かっています。
しかし、この両方が陽性の方は全人口の10%以上いらっしゃることも分かっていますので、この検査だけでナルコレプシーと診断することは不適切です。
④脳脊髄液中オレキシンA濃度
情動性脱力発作を伴うナルコレプシーの患者さんの90%以上では、脳脊髄液中のオレキシンAという物質が測定できないほどに減少していることが分かっています。
脳脊髄液は、腰から細い針を数cm刺して採取します。危険性はほとんどない検査ですが、当院では検査の必要性がある場合には緊急対応の可能な施設で採取をお願いし、専門施設に測定を依頼することにしています。
ナルコレプシーの治療はどうするのでしょうか?
根本的な治療法はまだありません。しかし、その症状を抑え、改善することは可能です。
治療には、薬物療法・行動療法・生活環境の改善の3つの柱があります。
薬物療法
眠気に対して・脱力発作に対して・夜間の睡眠障害に対しての治療に分けて薬物治療を考えます。
①眠気・睡眠発作に対して
精神賦活薬といわれる薬剤を処方します。メチルフェニデート(リタリン)やベタナミン(ペモリン)という薬物が用いられます。2007年4月からモダフィニル(モディオダール)という薬剤依存性・副作用の少ない薬剤が認可されました。
②情動性脱力発作・睡眠麻痺・入眠時幻覚に対して
クロミプラミン(アナフラニール)・イミプラミン(トフラニール)という、少し古いタイプのうつ病の薬(抗うつ薬)が有効です。決してうつ病だからこの薬を使うわけではなく、実際に症状を軽減する作用があります。副作用でこれらの薬が使えないときには、新しい抗うつ薬を試す場合もあります。
③夜間の睡眠障害に対して
不眠が強い場合には睡眠導入剤を処方する場合があります。
④副作用について
精神賦活薬の主な副作用は口の渇き・頭痛・発汗・食欲減退などです。夜間に服用すると眠れなくなることがありますので、夕方以降の使用は避けるようにしてください。抗うつ薬の副作用は、口の渇き・便秘・排尿障害などが問題になります。特にベタナミン(ペモリン)では肝機能障害の副作用が海外で報告されていますので、定期的な血液検査が必要です。長期にわたって精神賦活薬や睡眠導入剤を服用する際には、薬に対する慣れが生じる場合があります。重要なことは、医師の指示した服用量を守っていただくことと、症状を薬だけでコントロールしようとしないことです。
行動療法
すべての睡眠の病気では、生活習慣の改善で症状の大きな改善が得られることがあります。
ナルコレプシーも例外ではありません。
①規則正しい睡眠・覚醒の習慣
毎日可能な限り同じ時間に眠り、同じ時間に起きるように心がけてください。睡眠習慣の乱れは、それだけでも日中の眠気や不眠の原因となりえます。必要であれば睡眠日誌を活用してください。
②決まった時間に昼寝をとる
毎日可能な限り同じ時間に眠り、同じ時間に起きるように心がけてください。睡眠習慣の乱れは、それだけでも日中の眠気や不眠の原因となりえます。必要であれば睡眠日誌を活用してください。
③車の運転や料理などは、眠くならない時間帯に、注意して行なう
④暴飲暴食を控える
生活環境の改善
家族・友人・同僚などの身近な人に病気について理解していただくことは、ナルコレプシーだけでなくすべての病気の治療の上で大変重要なことです。
日中に眠ってしまうことは、怠けや性格のせいではなく、またうつ病などの精神科疾患のためでもなく、この病気のためであることを理解してもらい、病気を持ちながら社会生活を営む方法について一緒に考えていただくことで、病気とともに生きていくことが大変楽なものになる場合があります。
病気を分かりやすく解説した冊子を外来にご用意しておりますので、ご利用ください。また、ご家族などへの担当医による説明を希望される場合にはご遠慮なくご相談ください。
動画解説
YouTubeで詳しく解説しております。ぜひご覧ください。